Ребенок быстро устает на прогулке, часто болеет, а врач слышит шум в сердце? Или взрослый человек заметил одышку при подъеме на второй этаж? Причина может быть в сердце, а именно дефект межпредсердной перегородки. Звучит страшно, но сегодня эту проблему решают быстро и без значительного вмешательства. К примеру, в «СМ-Клиника» https://centr-hirurgii.ru/surgery/angiokhirurgiya/zakrytie-defekta-mezhpredserdnoy-peregorodki/ дефект закрывают через прокол в сосуде — пациент уже на следующий день встает на ноги и быстро возвращается к обычной жизни.
Содержание
Особенности и риски при пороке сердца
Наше сердце разделено на четыре камеры. Между двумя верхними — правым и левым предсердием — должна быть сплошная стенка-перегородка. Она нужна, чтобы разная кровь не смешивалась: слева течет богатая кислородом, справа — уже отдавшая его тканям.
При дефекте в этой стенке есть отверстие. Через нее кровь из левого предсердия частично перетекает в правое. Получается, что часть уже обогащенной кислородом крови идет по второму кругу в легкие вместо того, чтобы питать органы.
Сердце работает впустую, перекачивая больше крови, чем нужно. Правая половина сердца и сосуды легких получают лишнюю нагрузку. Если дефект не закрыть, через несколько лет это приводит к серьезным проблемам: давление в легких растет, появляется постоянная одышка, сердце увеличивается в размере.
Всем ли нужна операция
Маленькие дырочки — до 3-4 миллиметров — часто зарастают сами в первые годы жизни. Врач просто наблюдает ребенка: раз в полгода делает УЗИ сердца, смотрит, уменьшается ли отверстие.
Операция нужна, когда дефект больше и сам не закроется. Признаки того, что пора действовать:
-
Ребенок отстает в росте и весе от сверстников
-
Часто болеет бронхитами и воспалением легких
-
Появляется одышка при игре или физкультуре
-
На УЗИ видно, что правая половина сердца растянулась
-
Давление в сосудах легких повышено
Взрослым операцию тоже назначают, даже если симптомов пока нет. Чем раньше закрыть дефект, тем меньше риск осложнений в будущем.
Обследование перед операцией
Сначала кардиолог осматривает пациента, слушает сердце. Назначает несколько исследований:
-
УЗИ сердца — главный метод. Врач видит, где именно дырка, какого она размера, как работают клапаны.
-
Чреспищеводное УЗИ — датчик вводят через рот в пищевод, он проходит совсем рядом с сердцем. Картинка получается очень четкой, видны все детали.
-
ЭКГ — показывает, как сердце проводит электрические сигналы, нет ли перегрузки правых отделов.
-
Рентген грудной клетки — оценивает размер сердца и состояние легких.
-
Анализы крови и мочи.
-
Если планируется закрытие через сосуды, делают томографию с контрастом — она помогает построить точную карту сосудов.
За неделю до операции отменяют лекарства, которые влияют на свертываемость крови. Вечером накануне — легкий ужин, утром ничего не едят и не пьют.
Как закрывают дефект
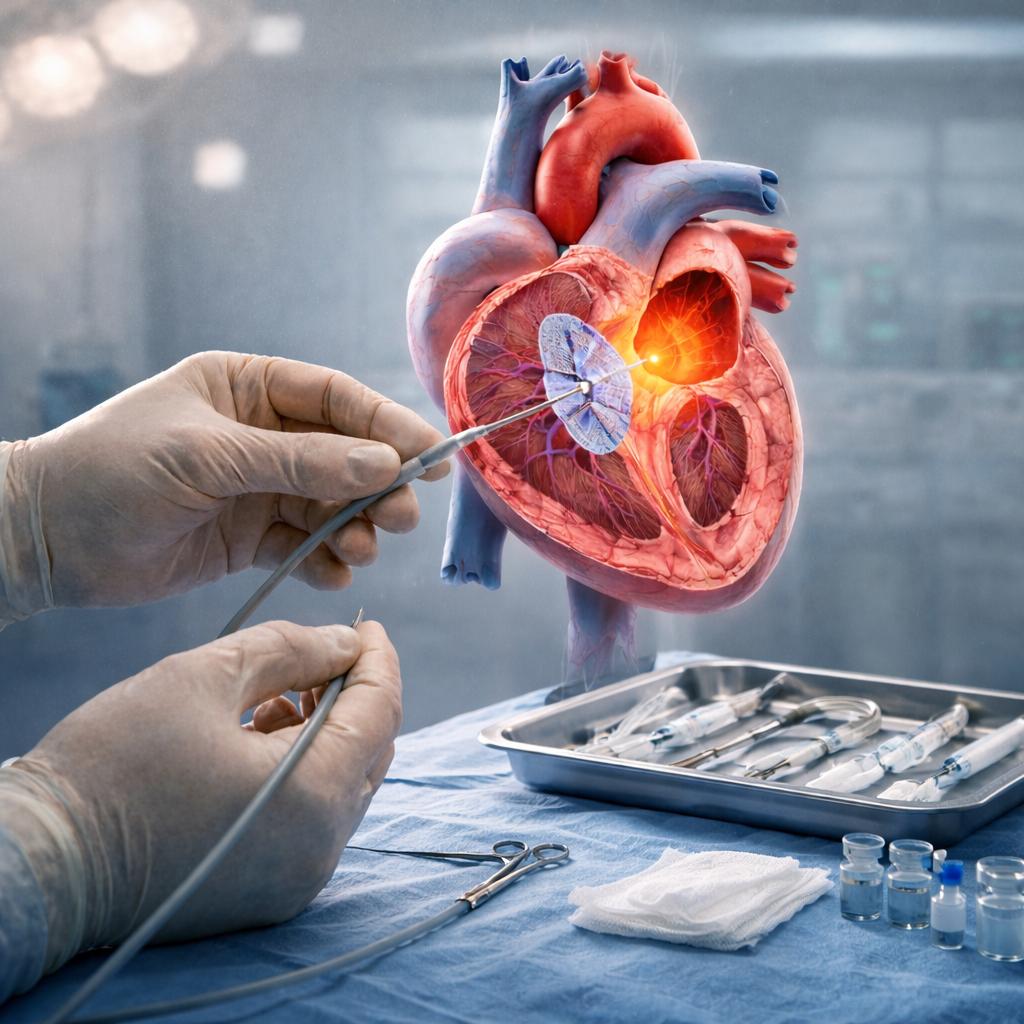
Есть два пути: через большой разрез на груди или через прокол в сосуде. Второй способ подходит большинству пациентов и стал основным.
Пациента погружают в сон — дают наркоз. В паху делают прокол, вводят в вену тонкую трубочку-катетер толщиной с карандаш. Врач продвигает его к сердцу, контролируя путь на рентгеновском экране.
На конце катетера — специальная заглушка-окклюдер. Она сделана из сплава, который помнит свою форму. Выглядит как две сеточки в форме зонтиков, соединенных вместе. Когда катетер доходит до дырки в перегородке, врач раскрывает окклюдер: один зонтик встает с одной стороны стенки, второй — с другой. Дефект оказывается закрытым с обеих сторон, как заклепка. Через 3-6 месяцев эта заглушка зарастает собственными клетками сердца и становится частью перегородки.
Вся процедура занимает час-полтора. На бедре остается крошечный прокол — как от укола. Уже вечером пациент может пить и есть, на следующий день — вставать и ходить.
Что будет после операции
Первые сутки пациент проводит под наблюдением врачей. Может немного болеть место прокола на бедре — это быстро проходит. Назначают два лекарства: аспирин и клопидогрел. Они разжижают кровь и не дают образоваться тромбу на окклюдере, пока он не зарос. Принимать их нужно 3-6 месяцев.
Через месяц делают контрольное УЗИ — проверяют, что заглушка стоит как надо и дефект полностью закрыт. Постепенно возвращаются к привычным делам: ходят в школу, на работу, занимаются легким спортом.
Через полгода-год можно все: бегать, плавать, кататься на велосипеде. Окклюдер к этому времени прочно врос в стенку сердца, и никаких ограничений больше нет.
Заключение
Отверстие в сердце звучит тревожно, но в большинстве случаев этот диагноз успешно лечится. Современные методы позволяют закрыть дефект межпредсердной перегородки малоинвазивно — через небольшой прокол, без больших разрезов и длительной реабилитации.
Ключевое значение имеет своевременная диагностика и наблюдение у врача. При правильном подходе и вовремя проведенном лечении сердце восстанавливает нормальную работу, а человек может вести привычный активный образ жизни без выраженных ограничений.
Подробнее о методах лечения можно узнать на https://centr-hirurgii.ru/surgery/angiokhirurgiya/zakrytie-defekta-mezhpredserdnoy-peregorodki/
 Здоровье и питание
Здоровье и питание